Trial of Tocilizumab in Giant-Cell Arteritis
J.H. Stone, K. Tuckwell, S. Dimonaco, M. Klearman, M. Aringer, D. Blockmans, E. Brouwer, M.C. Cid, B. Dasgupta, J. Rech, C. Salvarani, G. Schett, H. Schulze‑Koops, R. Spiera, S.H. Unizony, and N. Collinson
N Engl J Med 2017;377:317-28.
Introduction
背景
巨細胞性動脈炎は頭痛、虚血性視覚症状、視力低下、顎跛行、腕・脚跛行、リウマチ性多発筋痛、大動脈瘤、心筋梗塞、脳卒中を引き起こす。50歳以上の成人に発症し、女性は男性の3倍の発症率を示す。
わかっていること
- グルココルチコイドが治療の主軸であり、頭痛と全身炎症を抑制し、炎症マーカーを正常化し、視力低下を予防することができる。
- 多くの患者が疾患の再燃を防ぐために長期または反復的なグルココルチコイド投与を受ける。
- グルココルチコイドの長期使用は副作用と関連している。
- 症例報告や第2相試験でトシリズマブがグルココルチコイド減量と寛解維持に有効との示唆
わかっていないこと
- グルココルチコイド中止後の巨細胞性動脈炎の持続的寛解を維持できる治療法
今回の研究目的
インターロイキン-6受容体α阻害薬であるトシリズマブが、52週間にわたって巨細胞性動脈炎の持続的寛解率を向上させるかを調査
Method
15カ国76施設での多施設国際共同研究
研究デザイン
1年間の無作為化二重盲検プラセボ対照第3相試験
Inclusion criteria
- 50歳以上
- 新規発症(6週以内)または再発性新規発症(6週以内)または(6週より後に発症し、40mg以上のプレドニゾロンを2週連続で投与された患者)再発性の、ESR上昇の既往がある巨細胞性動脈炎
- 巨細胞性動脈炎の診断は、側頭動脈生検 または 画像上で大血管炎の診断(血管造影、CT、MRI、PET)
- 疾患活動性の定義
- (Cranical symptoms or PMR症状)+(ESR≧30mm/h or CRP≧ 1mg/dL)
- Cranical symptoms・・・新発の限局性頭痛、頭皮圧痛、側頭動脈圧痛または拍動減弱、虚血関連視力低下、顎跛行
- PMR症状・・・朝の炎症性のこわばりと関連する肩・股関節周囲痛
- (Cranical symptoms or PMR症状)+(ESR≧30mm/h or CRP≧ 1mg/dL)
Exclusion criteria
- ベースライン6週間以内のメチルプレドニゾロン100mg/日超の静脈内投与
- ベースライン時の経口プレドニゾロン投与量が20-60mg/日の範囲外
介入
患者を2:1:1:1の比率で4群に無作為割付
- トシリズマブ162mg週1回皮下投与 + 26週間プレドニゾロン減量プロトコル
- トシリズマブ162mg隔週皮下投与 + 26週間プレドニゾロン減量プロトコル
- プラセボ週1回皮下投与 + 26週間プレドニゾロン減量プロトコル
- プラセボ週1回皮下投与 + 52週間プレドニゾロン減量プロトコル
ステロイド減量プロトコルについて
20mg/dayまではOpen label。それ以降は盲検化される。
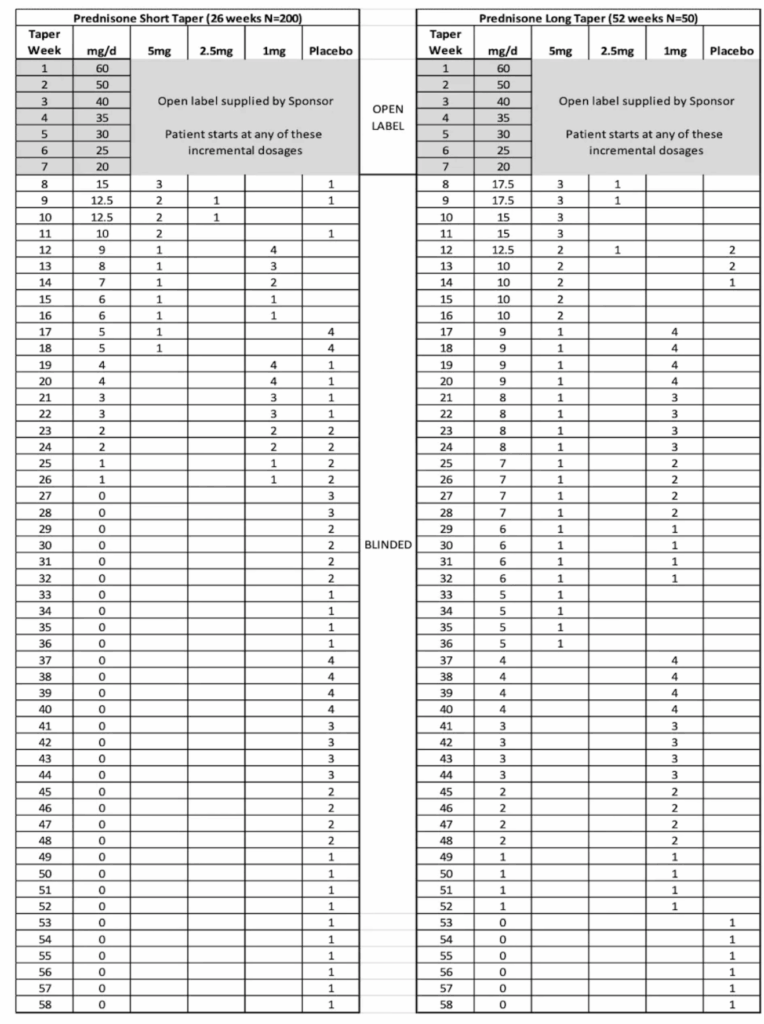
主要アウトカム
- 52週時点での各トシリズマブ群における持続的寛解 を プレドニゾロン26週間減量プラセボ群と比較
- 評価上の留意点
- CRPの評価については、評価者は把握できない
- Laboratory Assessor=検査評価者
- CRP以外のすべてのデータを見える。
- ESR≥30mm/時間を確認した場合のみefficacy assessorに通知
- 治療群の割り付けは盲検化されていた
- Efficacy Assessor=有効性評価者
- 巨細胞性動脈炎の臨床活動性を評価し、グルココルチコイド減量を評価する。
- CRP値含めたデータをみることができない。
- 治療群の割り付けは盲検化されていた
- 主要アウトカムからCRPを除外したデータに対して、感度解析を行う
重要副次アウトカム (Key secondary outcome)
- 52週時点での各トシリズマブ群における持続的寛解を、プレドニゾロン52週間減量プラセボ群と比較
副次アウトカム
- 各トシリズマブ群における52週時点での寛解率(プレドニゾロン52週間減量群との比較、非劣性マージン-22.5%)
- 52週間の累積プレドニゾロン使用量
- 寛解後の初回再燃のtime-to-event解析
- QOL変化(SF-36 Physical/Mental Component Summary)
- 患者の疾患活動性評価(VAS 0-100mm)
解析方法
- intention-to-treat集団での有効性評価
- 主要および重要副次評価項目は全体有意水準1%(α=0.01)で両側検定
- Cochran–Mantel–Haenszel検定(ベースラインのプレドニゾロン用量で調整)
- Cox比例ハザードモデル、van Elteren検定、反復測定解析などを使用
- CRPへのトシリズマブの影響によるバイアスを最小化するため、CRP正常化要件を除外した感度解析を実施
- 用語の定義
- 再燃 Flair
- GCAの徴候・症状の再発および/またはGCAに起因するESR ≥ 30mm/h(判断は医師によってなされる)
- 寛解 Remission
- 再燃の非存在とCRP正常化(<1mg/dL)
- 持続的寛解 Sustained remission
- ベースラインから12週以内の寛解導入後、52週まで再燃がなく、グルココルチコイド減量プロトコルに従った状態
- 再燃 Flair
Result
研究対象者
登録患者:251名
- 無作為割付:トシリズマブ週1回群100名、隔週群50名、プラセボ26週群50名、プラセボ52週群51
- intention-to-treat・安全性解析対象:250名(1名が治療薬未投与)
- 52週完遂:216名(86%)
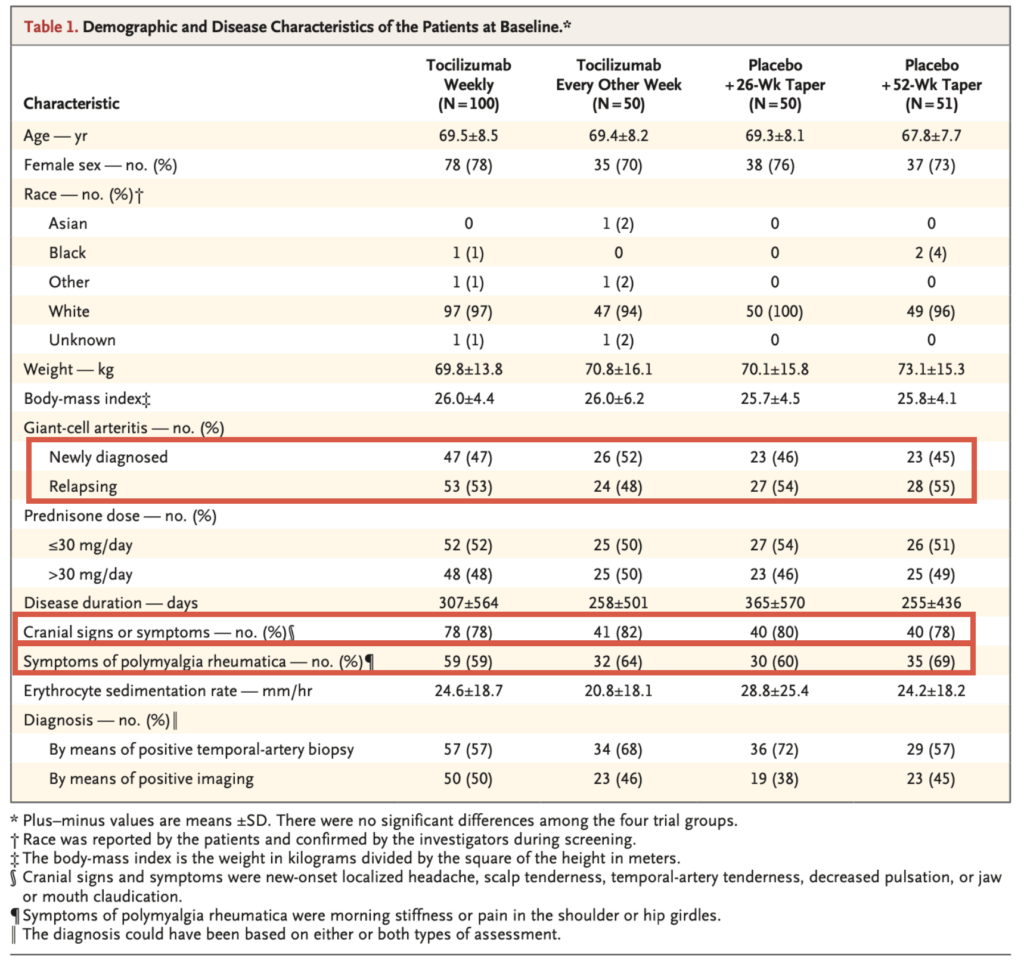
- 新規診断と再発が同程度
- Cranial signs(顎跛行など)は、8割に認める
- PMA合併が6-7割に合併(Asianがほぼ組み入れされておらず、日本における有病率よりはかなり高い)
主要評価項目
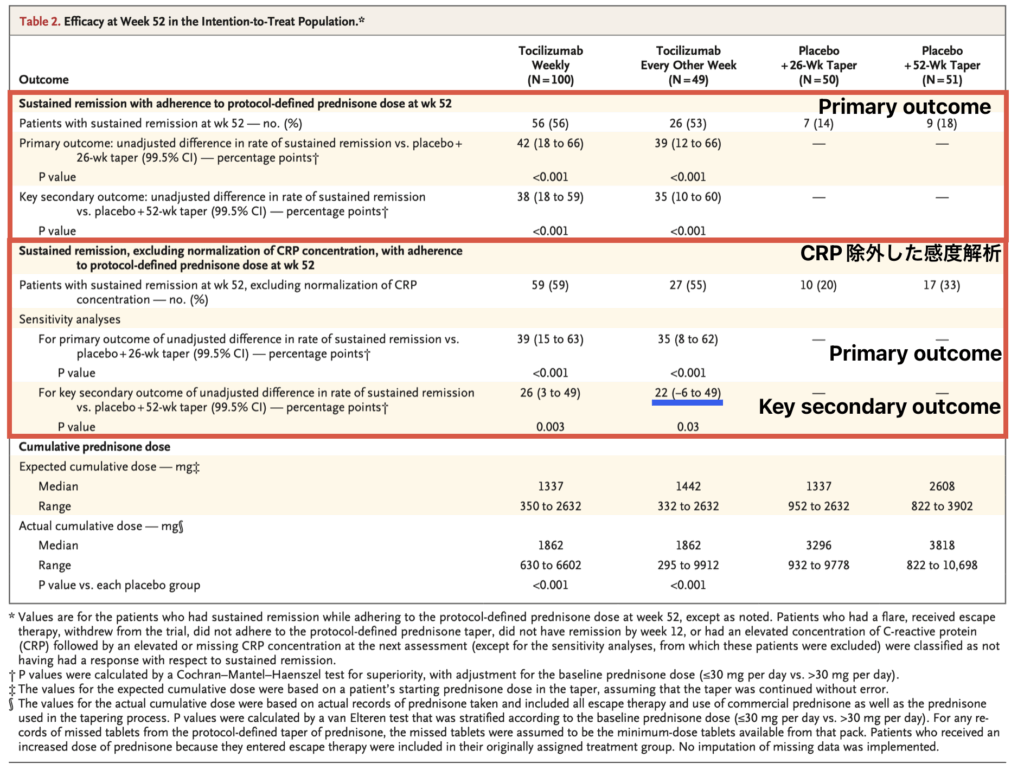
- 52週時点での持続的寛解率:
- トシリズマブ週1回群:56% (56/100)
- トシリズマブ隔週群:53% (26/49)
- プラセボ26週減量群:14% (7/50)
- プラセボ52週減量群:18% (9/51)
- 各トシリズマブ群 vs プラセボ群:P<0.001
- 52週時点での、CRPを除いた持続的寛解
- プラセボ26週減量群との比較
- トシリズマブ週1回群:39(99.5%CI:15〜63)
- トシリズマブ隔週群:35(99.5%CI:8〜62)
- プラセボ52週減量群との比較
- トシリズマブ週1回群:26(99.5%CI:3〜49)
- トシリズマブ隔週群:22(99.5%CI:-6〜49)
- 非劣性マージンは-22.5なので、非劣性は示されているが、優越性は示されなかった。
- プラセボ26週減量群との比較
副次評価項目
- 累積プレドニゾロン使用量(52週間、中央値)
- トシリズマブ週1回群:1862mg(95%CI: 1582-1942)
- トシリズマブ隔週群:1862mg(95%CI: 1568-2240)
- プラセボ26週減量群:3296mg(95%CI: 2730-4024)
- プラセボ52週減量群:3818mg(95%CI: 2818-4426)
- 26週、52週ともあまり変わらない量(26週の再燃が多いと考えられる)
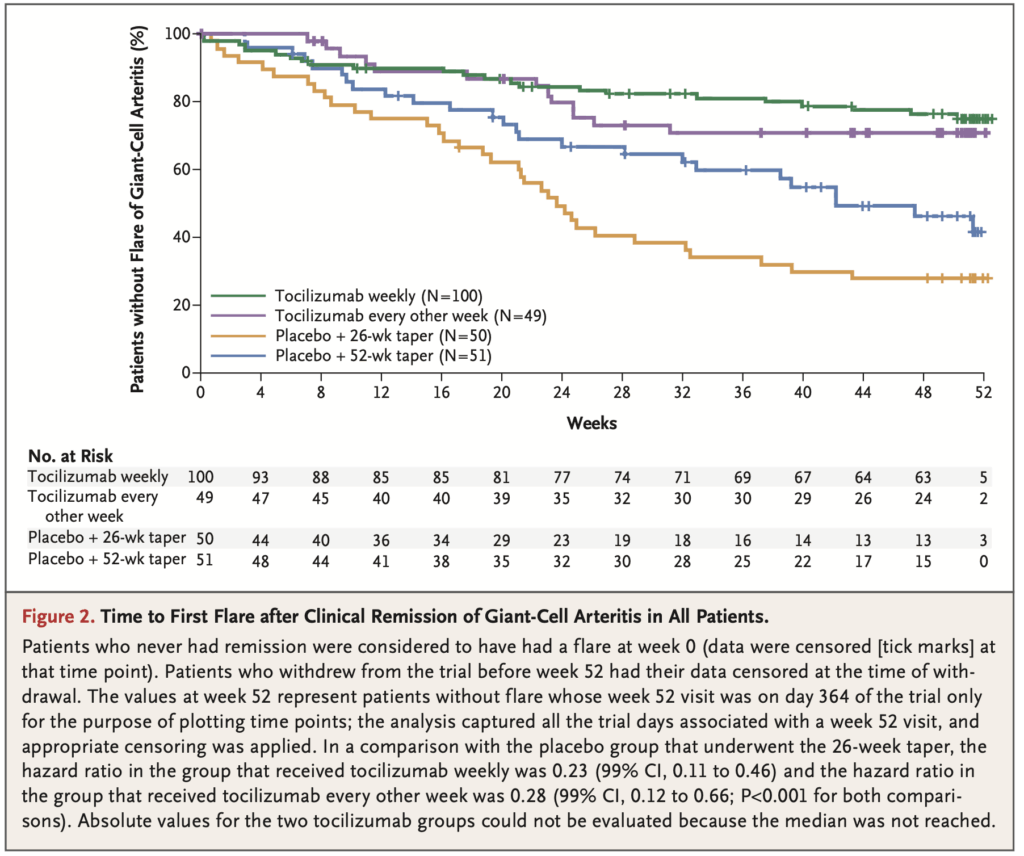
- 再燃率:
- トシリズマブ週1回群:23%
- トシリズマブ隔週群:26%
- プラセボ26週減量群:68%
- プラセボ52週減量群:49%
- ハザード比(99%CI):
- 週1回群 vs プラセボ26週群:0.23(0.11-0.46)、P<0.001
- 隔週群 vs プラセボ26週群:0.28(0.12-0.66)、P<0.001
- QOL評価(SF-36 Physical Component Summary、ベースラインからの変化):
- トシリズマブ週1回群:+4.10
- トシリズマブ隔週群:+2.76
- プラセボ26週減量群:-0.28
- プラセボ52週減量群:-1.49
- 週1回群 vs プラセボ52週群の差:5.59ポイント(99%CI: 0.86-10.32)、P=0.002
- 患者グローバル評価(VAS、ベースラインからの変化):
- トシリズマブ週1回群:-19.0
- トシリズマブ隔週群:-25.3
- プラセボ26週減量群:-3.4
- プラセボ52週減量群:-7.2
- 全てのトシリズマブ群でプラセボ群より有意な改善
- サブグループ解析(新規診断 vs 再発性疾患):
- 再発性疾患患者(n=131)では、週1回トシリズマブがより有効
- 隔週トシリズマブの有効性は再発性疾患で限定的
- 新規診断患者では両用量レジメンで同等の結果
- 再発性疾患患者(n=131)では、週1回トシリズマブがより有効
安全性
- 重篤な有害事象:週1回群15%、隔週群14%、プラセボ26週群22%、プラセボ52週群25%
- 感染症(全体):週1回群75%、隔週群73%、プラセボ26週群76%、プラセボ52週群65%
- 重篤感染症:週1回群7%、隔週群4%、プラセボ26週群4%、プラセボ52週群12%
- 好中球減少症(グレード3):週1回群4%、隔週群4%
- 注射部位反応:週1回群7%、隔週群14%、プラセボ26週群10%、プラセボ52週群2%
- 前部虚血性視神経症:隔週群で1例(グルココルチコイド治療で回復)
- 血栓性脳卒中:隔週群で1例(手術のためのワルファリン中止に起因、治験薬とは無関連と判定)
- 死亡例なし
視覚症状を伴う疾患再燃:
- プラセボ26週群:5例(黒内障、霧視、複視など)
- プラセボ52週群:4例(霧視、複視など)
- トシリズマブ隔週群:2例(前部虚血性視神経症1例を含む)
- トシリズマブ週1回群:0例
Discussion
結果の解釈
トシリズマブ(週1回または隔週)と26週間プレドニゾロン減量レジメンの併用は、26週間または52週間のプレドニゾロン減量レジメン+プラセボと比較して、巨細胞性動脈炎の持続的寛解において明確な優越性を示した。
週1回投与はより高い疾患コントロールを提供した。
Limitation
- 1年間の限定的な観察期間
- 巨細胞性動脈炎の臨床試験における標準化されたアウトカム評価法はない
- TCZ投与中であるが、CRPの値がPrimary endpointである。
- トシリズマブのCRP正常化効果によるunblindingの可能性(dual-assessor approachで対処)
臨床への影響
- トシリズマブ治療により累積グルココルチコイド使用量が減量できる可能性が示唆された。
この論文の良い点・悪い点
良い点:
- 15カ国76施設での大規模多施設国際共同第3相試験という最高レベルのエビデンス
- 巨細胞性動脈炎に対する初めての大規模無作為化対照試験
- CRP正常化によるunblindingを防ぐ工夫されたdual-assessor approach
- ステロイド投与量が標準化されていること。
- Primary endpointに、PSLの量が含まれていること。
- 包括的な安全性評価とQOL評価があること。
- 新規診断と再発性疾患のサブグループ解析があること。
悪い点:
- 1年間の限定的な観察期間(長期的な有効性・安全性・再燃率不明)
- 再発疾患患者でのトシリズマブ隔週投与の有効性が限定的
- 非劣性マージン(-22.5%)の臨床的妥当性について議論の余地
- トシリズマブ中止後の持続的寛解期間は不明
経験的に、巨細胞性動脈炎(GCA)に対してのトシリズマブ(TCZ)はPSL減量効果があったが、それを大規模RCTで実証した試験。PSL減量方法がしっかり決められている、Primary outcomeにステロイド量が含まれている点が特長。TCZはCRPを低下させる作用があるため、臨床所見評価者にはCRPが知らされず、CRPを除いた解析を施行してBiasを除外しようと努めている。
2025/11/09 一部記述を修正しました



コメント