このページでは患者さん向けに、膠原病・自己免疫疾患とは何かについてわかりやすく説明します。
膠原病(自己免疫疾患)とは、その名の通り、自分の「免疫」が「自己」を攻撃する疾患の総称です。
そもそも免疫とはなんなのでしょうか。
免疫とは何か
「免疫」とは、簡単に言えば、ヒトの体を外敵から守る機能のことです。
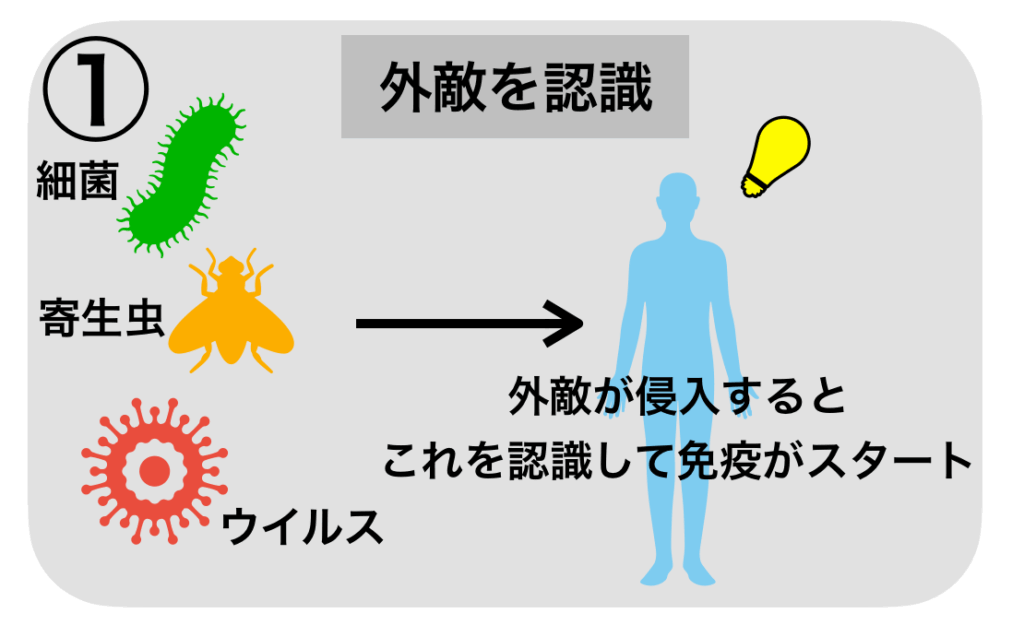
外敵とはこの場合、細菌・ウイルス・寄生虫などの病原体のことです。免疫が落ちると風邪を引きやすくなったり、普通の風邪でも悪くなることがあります。
免疫が具体的にどのように外敵から体を守っているかをみていきましょう。
- まずは、細菌・ウイルスなどを、「外敵である」と認識します。
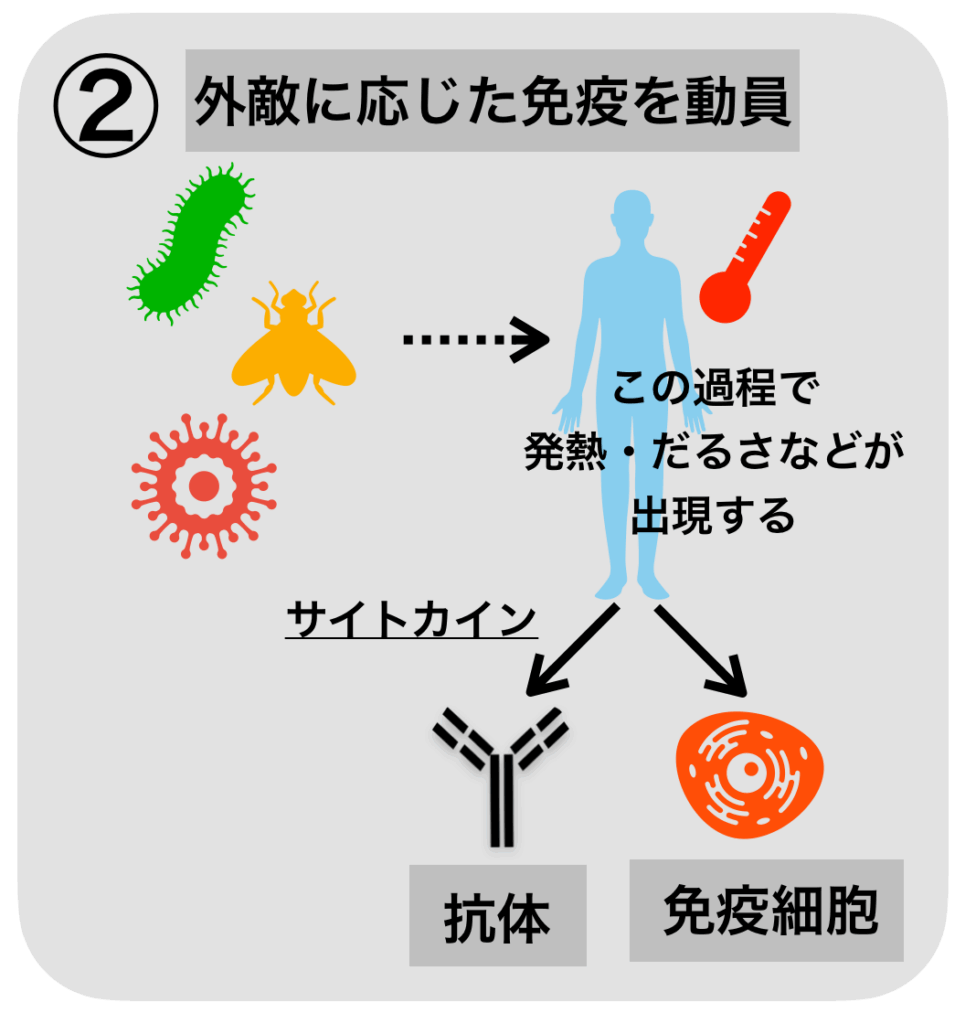
- その外敵の相手に応じて、武器を使い分け、外敵を排除します。
- このときに、「サイトカイン」といわれる物質で免疫のやりとりをします。
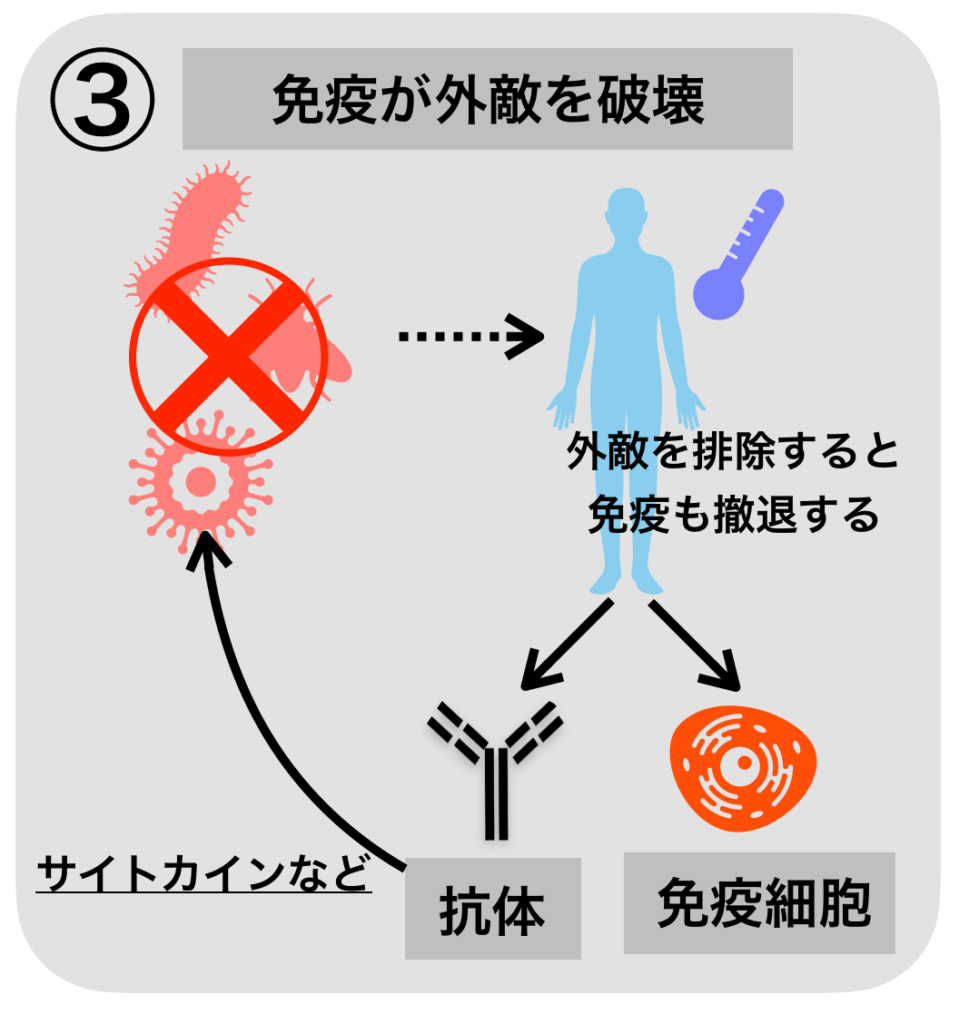
- 相手を倒した後は、すみやかに免疫システムを撤収します。
インフルエンザになったとき、風邪を引いたときのことを思い出してください。
咳・鼻水・喉の痛みとともに、発熱・全身のだるさが出現したことと思います。これは相手を認識した体が、免疫細胞や抗体を動員してウイルスと戦っている証拠なのです。
免疫が速やかに撤収されなければ、いつまでも発熱やだるさが続き、体が疲弊してしまいます。従って、速やかに免疫を動員することと同じぐらい、撤収することは重要なのです。
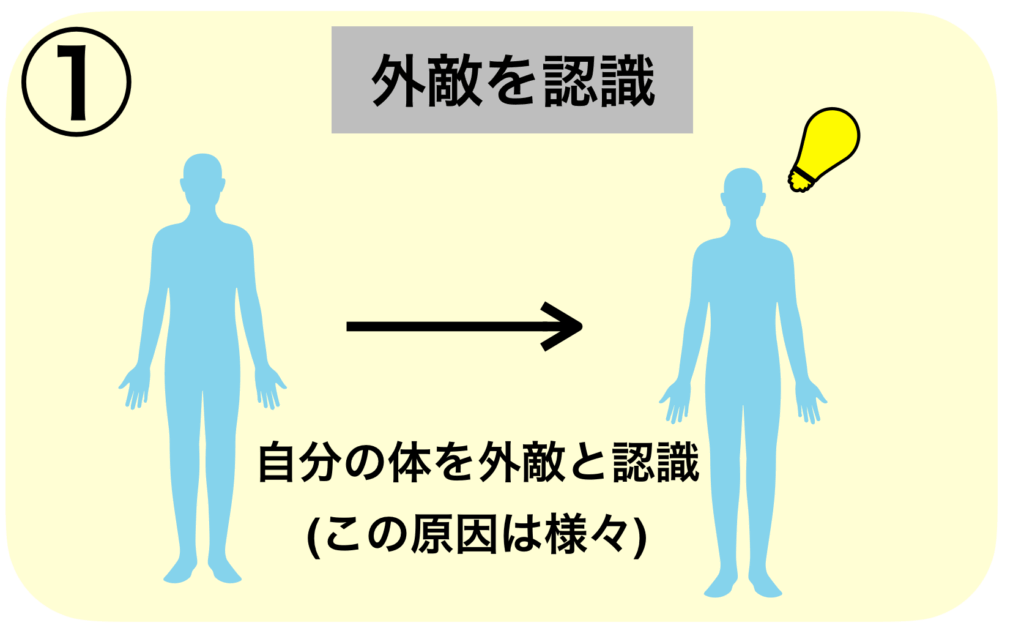
膠原病とは、この免疫のターゲットが自分自身に向くことによって発症します。
最初のきっかけはよくわかっていませんが、1度自分自身に対する免疫が成立してしまうと、
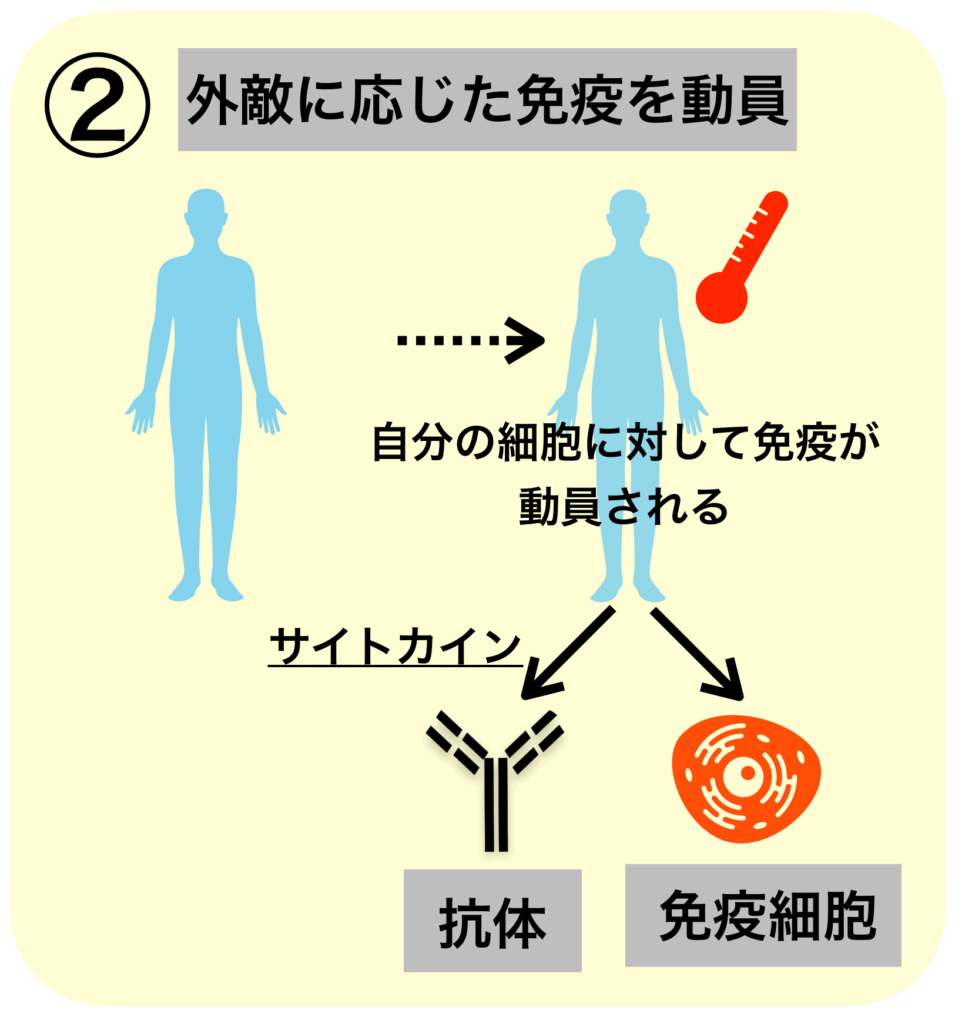
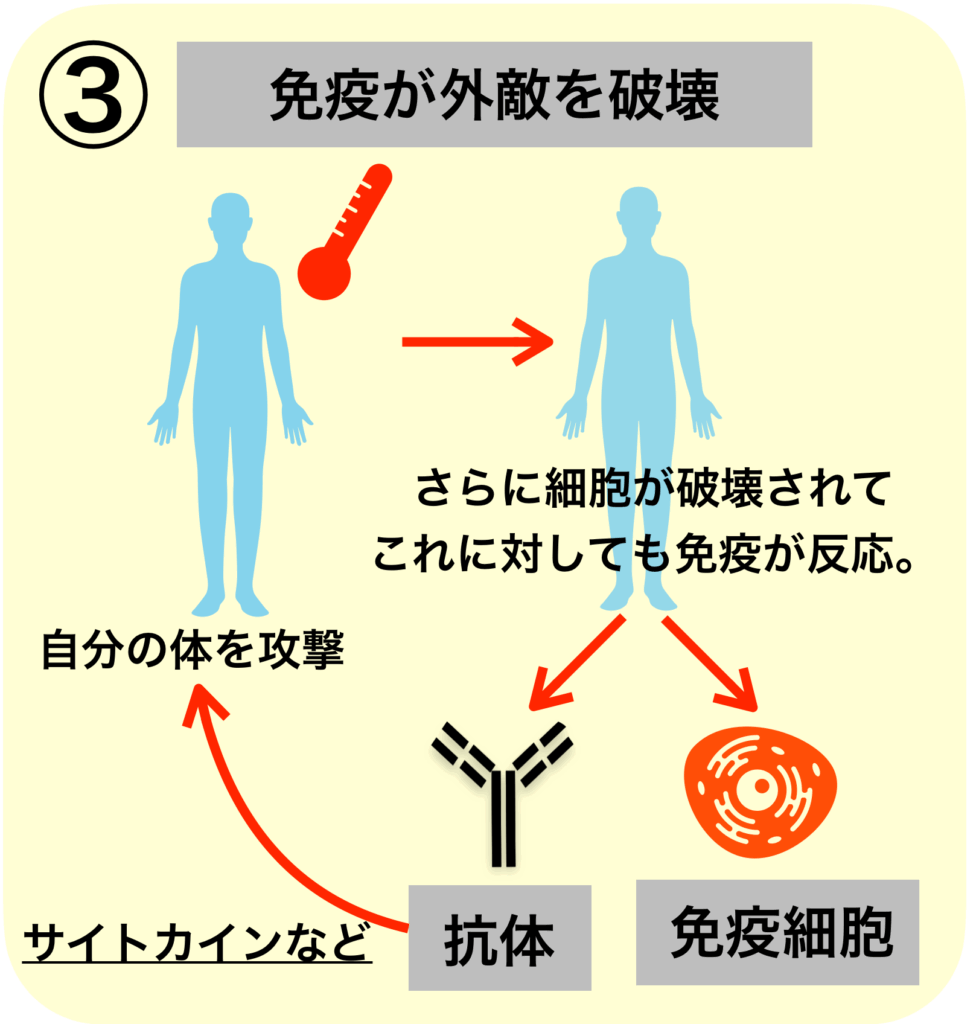
この悪循環の連鎖を断ち切るためには、強力な免疫を抑える作用を持った薬剤=免疫抑制薬が必要なのです。
その代表がステロイドです。
「膠原」って?
膠原病、という病気は名前が分かりにくく、具体的にイメージがつきにくいことと思います。
「膠」という時を漢字辞典で調べると以下のようにでてきます。
にかわ(動物の皮・骨などを煮つめた接着剤) 2) にかわで接合する 3) つく・ねばる(膠着)
漢字辞典オンラインより
にかわとは、現代で言うコラーゲンのことです。
コラーゲンとはよく美容でお肌に関係する用語としてでてきますが、本来は蛋白質の一種であり、体の様々な部分を構成している成分です。(医学用語で、膠原病や膠原病リウマチ内科のことを「コラーゲン」と呼ぶこともあります)
そのようなコラーゲンを免疫が攻撃するために、体の様々な臓器に障害が出る病気が膠原病なのです。
現在では膠原病はコラーゲンに対する免疫反応だけではないとされていますが、慣習的に今もこの用語が使われます。)
どのような病気があるの?
さきほどの通り、膠原病とは免疫が自分を攻撃することによる病気の総称なので、様々な病気を含みます。
- 関節炎が主な症状になることが多いもの
- 関節リウマチ
- リウマチ性多発筋痛症
- 強直性脊椎炎・乾癬性関節炎・反応性関節炎・炎症性腸疾患関連関節炎
- これら以外のもの
- 全身性エリテマトーデス
- Sjogren症候群(シェーグレンと読みます)
- 抗リン脂質抗体症候群
- 混合性結合組織病
- 全身性強皮症
- サルコイドーシス
- 成人スチル病(成人発症スチル病ともいいます)
- Behçet病(ベーチェットと読みます)
- IgG4関連疾患(アイジージーフォーと読みます)
- 炎症性筋疾患
- 皮膚筋炎・多発筋炎
- 抗ARS抗体症候群(エーアールエスと読みます)
- 免疫介在性壊死性筋炎
- 封入体筋炎
- 血管炎
- 小型血管炎
- ANCA関連血管炎(アンカと読みます)
- IgA血管炎(アイジーエーと読みます)
- 大血管炎
- 高安血管炎
- 巨細胞性動脈炎・側頭動脈炎
- 中型血管炎
- 結節性多発動脈炎
- 小型血管炎
- 自己炎症症候群
- 家族性地中海熱
- クリオピリン関連周期熱症候群
厳密には、自己免疫疾患とはいいがたいものも、歴史的には膠原病リウマチ内科で扱ってきていたため、膠原病というくくりのなかに入っているものもあります。
逆に、自己免疫疾患をすべてみているわけではなく、例えばバセドウ病などは自己免疫疾患ではありますが、内分泌内科の専門領域になります。
どのような症状が出るの?
膠原病とはさまざまな病気の集まりなので、病気ごとに全く症状が異なります。なので、この症状が必ず出ます、というものは存在しません。
ただ、これらにある程度共通する、「膠原病らしい」症状というものはあると考えています。

これらがあれば、必ず膠原病というわけではありません。同じ膠原病でさえ、全く異なる症状を示すことはよくあり、あくまで参考としてとらえていただければと思います。
遺伝するの?うつるの?
膠原病とはさまざまな病気の集まりなので、病気ごとに異なりますが、ある程度共通していえることは
遺伝については、複雑です。
ある膠原病においては、なりやすい要素が遺伝することはあるが、必ずなるわけではない。別のきっかけや原因(医学用語では、「環境要因」と呼ばれます)が加わると発症すると考えられている。という説明が適切かと思います。
具体例としては、プロ野球選手の子供を考えてみましょう。子供はプロ野球選手の遺伝子を引き継いでいる訳なので普通の子供よりは野球がうまいことが多いでしょう。しかし、仮に野球を練習する環境が一切周囲になければ、プロ野球選手にはならないでしょう。通常はプロ野球選手の子供であれば、そういった環境が整っていることが多いので、プロ野球選手になる人もいます。
繰り返しになりますが、膠原病は膠原病とはさまざまな病気の集まりなので、それぞれの病気ごとに異なります。
どうやって診断するの?
膠原病とはさまざまな病気の集まりなので、病気ごとに異なりますが、一般的には以下の検査を行うことが多いです。
- 問診
- 診察
- 血液検査
- 一般的な採血
- 自己抗体
- 画像検査
- レントゲン
- CT
- MRI(必要なとき)
膠原病の診断は単独の検査のみで、膠原病と決まるものはほとんどありません。
例えば「がん」であれば、がん細胞が見つかりさえすれば、がんと確定することができます。しかし膠原病の場合は、病気の経過、身体診察、血液のデータ、画像のデータを総合し、膠原病と考えて矛盾がなく、また他の病気でないことを確認してはじめて膠原病と診断することができます。
この診断は時に難しく時間を要することがありますが、症状が強い場合には、ある程度診断が曖昧になってしまうことはやむをえないとして、治療を先に進めることもあります。
治療は?
膠原病は、さきほど申し上げたとおり、自分の免疫が自分を攻撃することによる病気です。
よって「自分の免疫を抑える」という治療が主体になります。
そのような自分の免疫を抑える薬剤のことを、「免疫抑制薬」と呼びます。
様々な種類の薬がありますが、代表的な薬を挙げると、
これらで特に問題になるのは副作用です。
膠原病の原因となっている、異常な免疫のみを抑えられればそれに越したことはないのですが、残念ながらそれだけを抑える薬剤は存在しません。
正常な免疫も抑えてしまうため、これらの薬剤すべてに、感染症を起こしやすくなる副作用があります。
また、この中でも、副腎皮質ステロイド(プレドニン®)は、感染症以外にも非常に多くの副作用がありますが、非常に効果が強く、これなしでは治療できないことが多いので、膠原病の治療では最も多く使われます。(関節リウマチでは原則使用しない)
結局は、薬による副作用と、薬によって病気がよくなるバランスをとって治療を進めていくことになります。
副腎皮質ステロイドについては、詳細はこちらを参照ください。
完治するの?
ふつう、「病気が治る」というと、症状が全くなくなり、薬もいらない状態と考えるかたが多いと思います。
しかし膠原病を治療する上での目標は、
症状が全くなく、薬ができるだけ少なく、安定している状態
であることが多いです。
つまり、治療薬である免疫抑制薬を完全にやめることは難しいことが多いということです。
仮にやめたり、免疫抑制薬を減らしてしまうと、病気が再び悪くなり、命に関わったり、免疫抑制薬を再度増やして対応する必要があります。
なので免疫抑制薬を減らしていくには、副作用と病気を押さえ込めるかどうかというバランスを見極めていく必要があり、専門家の判断が必要ですし、患者さんによって大きく異なるところでもあります。
確かに、一部の病気・患者さんではやめても症状が全くないかたもいらっしゃいますが、ごく一部と考えられます。
【更新情報】2025/08/27 一部図をアップデートしました



コメント