関節リウマチかもしれない、関節リウマチと診断された。そんな不安を抱える患者さんたちのための、症状や、受診科、薬と副作用、ワクチン、生活の工夫など。関節リウマチの情報を1ページに集約しました。
用語を検索したいからはこちらから。
関節リウマチの基本情報
関節リウマチとは
- 関節リウマチとは、免疫の異常により関節に炎症が起こり、関節の痛みや腫れ が生じる病気
- 主に手の指・手首・足首などの小さな関節に症状が出現する
免疫の異常による病気で、このような病気のことを膠原病と呼びます。関節リウマチは日本において最も多い膠原病です。膠原病について詳しくはこちらを参照ください。
日本リウマチ学会 関節リウマチ より抜粋
関節リウマチの人はどれくらいいるの?
日本において70.6万人(全人口あたり0.6%)と推定されています。
日本において、最も数が多い膠原病疾患です。
世界的にも人口の0.5〜1.0%の割合で患者さんがいらっしゃると考えられています。
Mod Rheumatol. 2014 Jan;24(1):33-40.
どういう人がなるの?
- 女性が男性のおよそ4倍なりやすい。
- 40~60歳代での発症が多いが、ご高齢の方での発症が増えている。
高齢の方の関節リウマチは、高齢発症関節リウマチ(LORA/Late onset rheumatoid arthritis)と呼ばれ、膝や肩関節など、大きな関節に関節痛が生じることが特徴の一つとされます。
日本リウマチ学会 関節リウマチ より抜粋
関節リウマチの原因は?
原因は明確には分かっていません。
考えられているのは遺伝的要因と、環境要因の2つの原因が合わさったときに発症しやすいのではないかということです。
遺伝的要因 と 環境要因 の組み合わせの可能性がある
遺伝的要因とは、関節リウマチになりやすい体質のことです。関節リウマチの方を調べると、あるタイプの遺伝子を持つ方が多いことが分かりました。このことから、ある遺伝子を持つ方では関節リウマチを発症しやすいのではないかと考えられています。
環境要因とは、関節リウマチを引き起こす可能性のある要素のことです。例えば、喫煙・歯周病などがある方は、関節リウマチを発症しやすいことが知られており、これらによって関節リウマチが引き起こされている可能性があります。

Sci Transl Med. 2023 Feb 22;15(684):eabq8476.
Arthritis and rheumatism vol. 54,4 (2006): 1117-21.
膠原病ってなに?
本来、ウイルスや細菌などと戦うことで自分を守るはずの「免疫」が、
自分の体を相手として戦ってしまうことによる病気の総称
関節リウマチの場合には自分の関節を相手として攻撃してしまうことによっておきます。
自分=「自己」の「免疫」の異常であることから、自己免疫疾患と呼ばれることもあります。
症状

関節リウマチは、「関節」リウマチと呼ぶぐらいなので、関節の症状が中心ですが、それ以外でも全身のさまざまな症状を合併することが知られていて、時にそれが命に関わることもあります。
関節リウマチの関節の症状は?
「関節痛」
「手の指」「足の指」「手首・足首」など小さい関節が腫れて、痛みが出ます。
このような、関節が「腫れて」「痛みがでる」状態を、関節「炎」といいます。
とくに関節リウマチの場合、手の指・足の指・手関節・足関節など小さい関節に痛みが出ることが多いです。
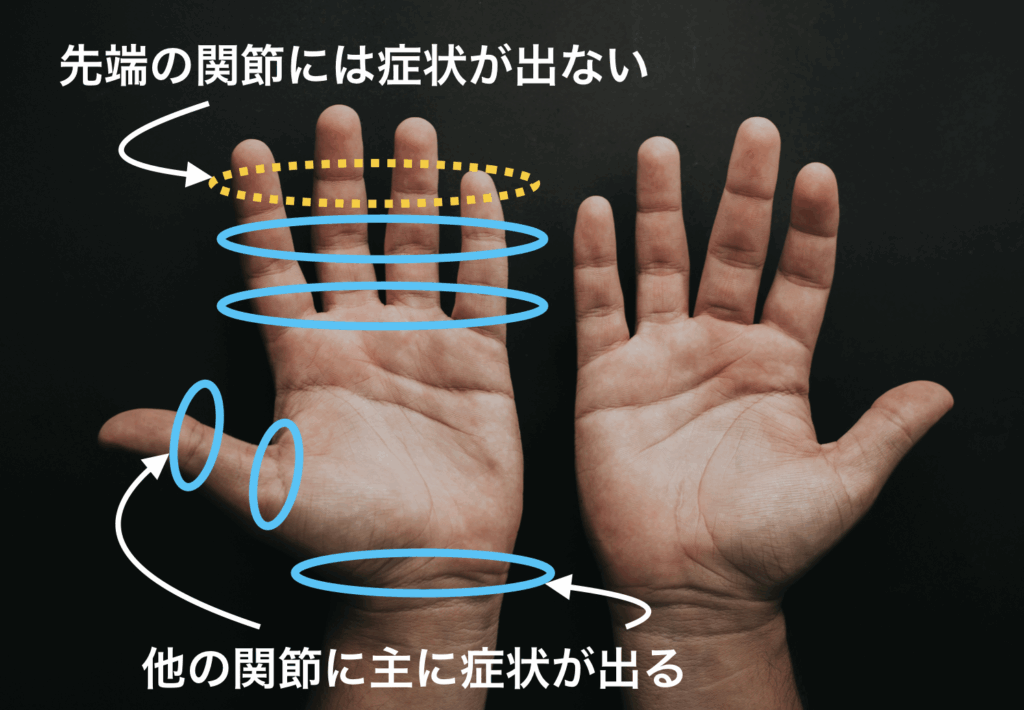
しかし、特にご高齢の方では、肩・肘・膝など、大きな関節にも痛みが出ることがありえます。
関節炎が生じる病気は、関節リウマチ以外にも様々あり、関節が腫れているからといって関節リウマチとは限りません。
「手のこわばり」
朝起きると「手がこわばって動かしにくい」症状があり、これが30分〜半日持続します。
動かすことによって徐々に改善することが大半です。
関節リウマチで、関節痛とならんで非常によくみられる症状です。
医学的には、「関節炎」(関節が腫れて、痛みがある状態)が存在している場合に、上記の症状がみられるといわれています。
しかし関節リウマチ以外でも起きることはあり、これがあるからといって関節リウマチとは限りません。(割合的には関節リウマチでないことのほうが多いと思います。)
手のこわばりがある方は、こちらのページも参考にしてください。
「関節の変形」
「関節炎」(関節が腫れて、痛みがある状態)が続くと、関節の骨が破壊されていきます。
これによって関節がもとの構造を保てなくなり、脱臼したり、骨が溶けてしまうこともあります。
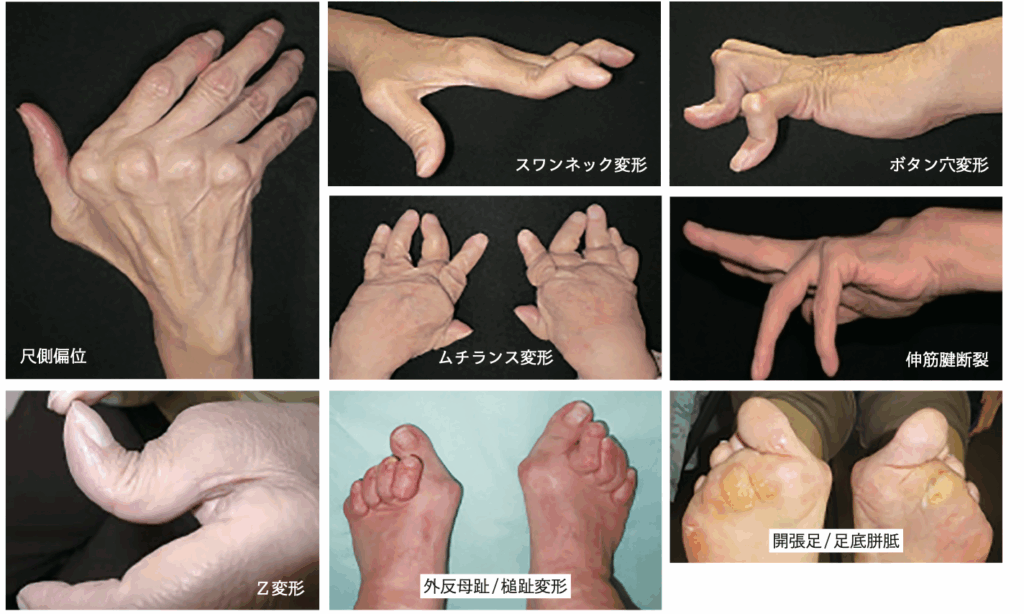
メディカルスタッフのための ライフステージに応じた関節リウマチ患者支援ガイド による
昔は関節リウマチに対して、今より良い治療法がなかったため、このような変形を呈してしまうことが多かったようです。
1度このように変形してしまうと、内服や注射の治療では治すことは難しく、手術をするほかはありません。
関節リウマチの「関節以外」の症状は?
間質性肺炎
一般的に肺炎と言えば、新型コロナウイルスによる肺炎や、誤嚥性肺炎など、ウイルスや細菌による「感染症」を指します。
「間質性肺炎」とは、そういった外部の病原体ではなく、免疫の異常によって肺炎を呈している状態のことです。
さまざまな膠原病に生じますが、関節リウマチもその一つです。
関節リウマチのかたの★%程度に生じるとされます。また場合によっては、肺炎が関節炎より先に生じることもあります。
同じ間質性肺炎でも、種類がいくつかあり、どれくらい薬が効くかが違います。関節リウマチと一言でいっても、間質性肺炎があるもの、ないもの、あっても治療が効きやすいもの、効きにくいものと様々あるわけです。
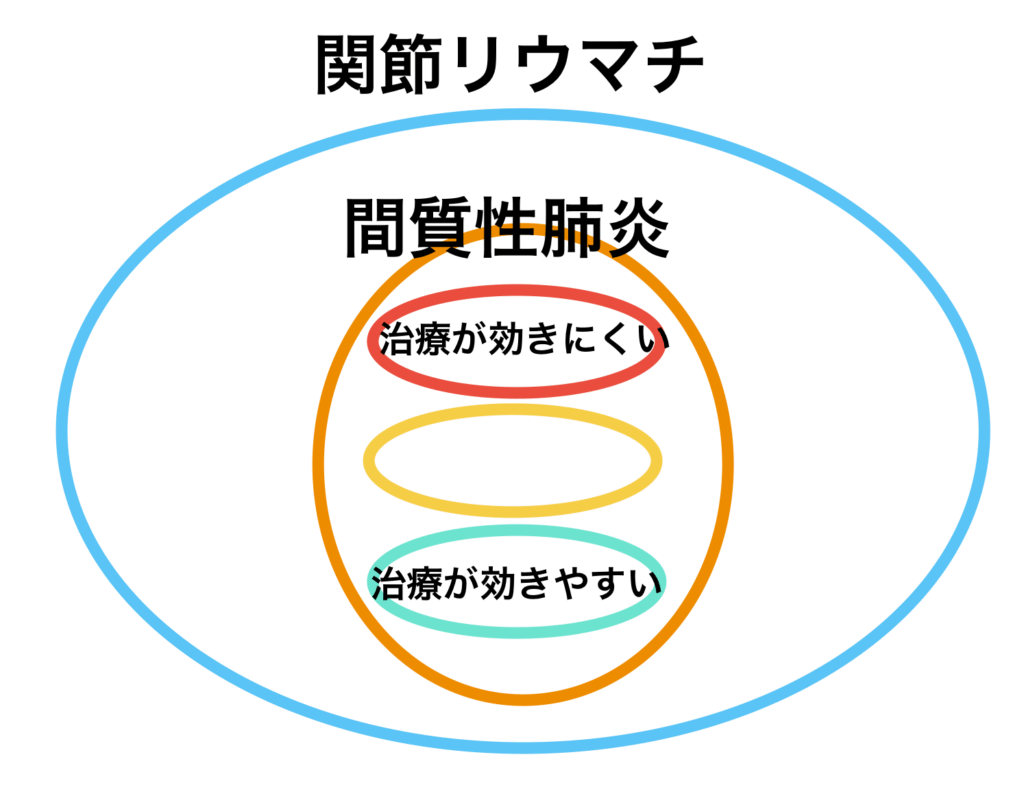
間質性肺炎で重要なことが、「急性増悪」(きゅうせいぞうあく)という症状です。
文字通り、「肺炎が急激に悪くなること」で、命に関わることもある非常に危険な状態です。
急性増悪した場合には、普通の関節リウマチの治療では歯が立たず、ステロイドなどを使った強力な治療が必要になります。
リウマチ性髄膜炎
現在制作中です。
リウマチ性胸膜炎
現在制作中です。
診断
知りたい情報がない場合には、下のQ&Aも参考にしてください。
関節リウマチの診断のながれ
関節リウマチを診断する流れ
膠原病すべてにいえることですが、関節リウマチは、1つの検査(採血やレントゲン)で診断が確定する病気ではありません。
問診・身体所見・採血・画像の検査を組み合わせ関節リウマチらしい関節炎があること、そしてほかの病気ではないことを除外した上で、初めて診断することができます。
関節リウマチらしい「関節炎」がある + 他の病気ではない
関節リウマチの診断をするに当たって、「関節炎」を確認することは必須ですが、経験上、診断し慣れている医師でないと関節炎のそのものが難しいことが多いです。基本的には身体診察で確認しますが、関節エコーを使う施設もあります。
他の病気ではないことを確認することを「除外」といいますが、この除外することが膠原病においては重要です。
そのため、採血やレントゲンなどだけで関節リウマチということはできないのです。
関節リウマチの診断基準
関節リウマチには分類基準が存在します。
現在日本で最も使われているのは、ACR/EULAR 2010 分類基準です。
重要なことは、この分類基準を満たし、他の病気ではないということを確認して関節リウマチと診断することができます。
診断のために必要な採血
採血はだけでは関節リウマチは診断できませんが、採血項目では関節リウマチの診断に重要な検査項目があります。
それが、リウマチ因子(RF)と、抗CCP抗体 です。
特徴を簡単に示します。
- リウマチ因子(Rheumatoid factor・RF)
- 全人口あたり2.4〜5%程度は陽性になる。
- つまり陽性でも関節リウマチでない方もいる。
- 関節リウマチ患者さんのうち、70%が陽性になる。
- つまり陰性でも関節リウマチの方もいる。
- 値が高い場合には、リウマチが悪い人が多い。良くなると低下する。
- 日本においては健康診断で測定されることがある。
- 全人口あたり2.4〜5%程度は陽性になる。
- 抗CCP抗体
- 関節リウマチ患者さんのうち、70%が陽性になる。
- つまり陰性でも関節リウマチの方もいる。
- 陽性であれば、関節リウマチの可能性が95%とされる。
- つまり陽性であれば、関節リウマチの可能性がある。
- ただし症状がない場合には、関節リウマチとはいえない。
- 関節リウマチ患者さんのうち、70%が陽性になる。
診断のために必要な他の検査
関節リウマチを診断するために必要な検査は以下の3種類です。
- 関節をみる検査
- 関節以外の関節リウマチの症状をみる検査
- 関節リウマチ以外の病気を除外する検査
それぞれ簡単に説明すると、
- 関節をみる検査
- 関節X線 ・・・関節が壊れているかどうかをX線(レントゲン)で確認します。
- 関節エコー(超音波) ・・・関節に炎症(関節炎)が存在するかを確認します。
- 関節以外の関節リウマチの症状をみる検査
- 胸部X線・CT ・・・間質性肺炎があることがあるため、画像の検査で確認します。
- 関節リウマチ以外の病気を除外する検査
- 血液培養検査 ・・・細菌(バクテリア)の感染症で同じような症状が出ることがあるため、行う場合があります。
- 関節穿刺 ・・・腫れた関節を針で刺すことで、中の液体の成分を調べます。
- がん検査 ・・・癌に伴う症状として、関節が痛くなることがあるため、がんの疑いがある場合には調べます。
上の検査は、関節リウマチを診断する際にすべての検査を行っているわけではありませんが、医師に応じて、必要な検査を行います。
治療
治療の流れ
治療の考え方
関節リウマチは、「膠原病」といわれる、自分の免疫で自分の体(特に関節)を攻撃することによって起きる病気と考えられています。
したがって、これを治療するためには異常な免疫を抑える=免疫抑制を行うことが必要です。
このために使用される薬剤が、免疫抑制薬です。
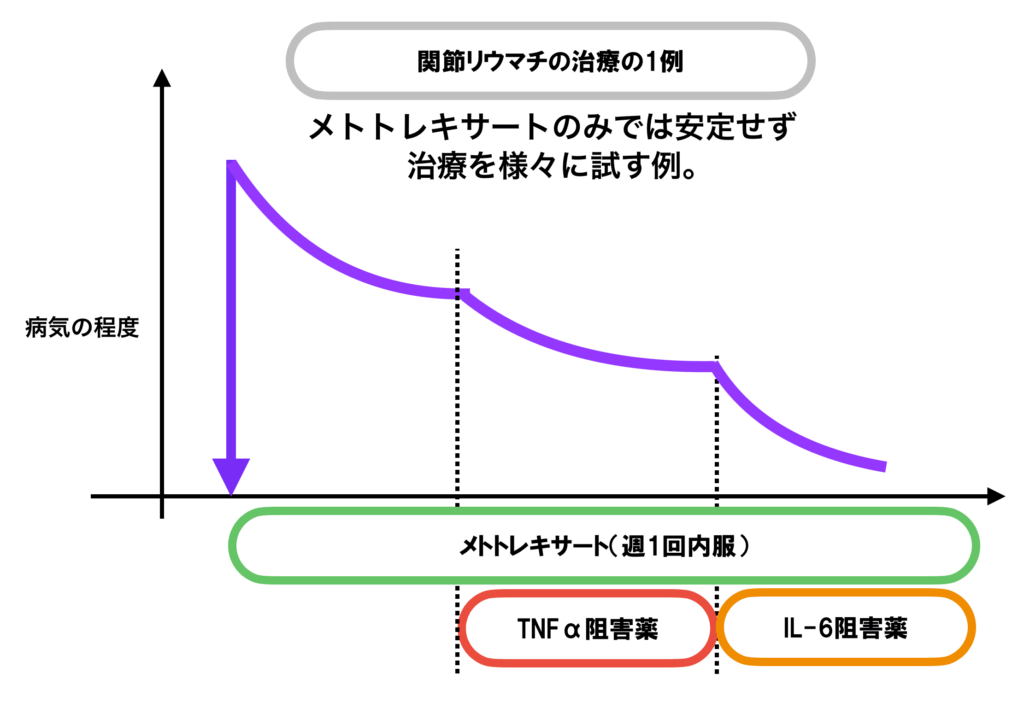
免疫抑制薬は様々な種類がありますが、効果は個人差が大きいです。人によって非常に良く効く方、あまり効果のない方がいらっしゃいます。現状では治療してみないとどれほど効果が出るかは分からないことが多いです。
基本的なイメージとしては、徐々に強い薬を足したり、違う薬に変えたりして効果のある薬剤を探していくことになります。
また、「免疫」を「抑制」するため、本来は抑えたくない正常な免疫まで抑えてしまい、「感染症」の副作用が生じやすくなります。
- リンク集
- ステロイドを使用する・使用しているという方はこちらのページを参照ください。
- 免疫についての考え方についてはこちらのページを参照ください。
治療の目標
目指すべき治療の目標は、以下の3つをすべて満たすことです。
- 診察や採血で病気が安定していること
- 日常生活に支障がなくなること
- 関節の破壊が進まないこと
このような状態のことを医学用語で「寛解」(かんかい)と呼びます。
残念ながら、この中に「薬を使用しなくなる」という内容はありません。
病気が治るということは一般的なイメージでは、症状がない+治療がいらない 状態を指すことが多いと思いますが、残念ながら関節リウマチにおいて、治療が必要なくなることは稀です。
多くの人が、関節の症状はなくなったものの、それを維持するためには薬を続ける必要があり、やめたり減らしたりした場合に、再度悪くなることもあります。(再燃といいます)
入院は必要?
基本的に、関節リウマチを診断し、治療を開始するために入院は必要ありません。
一部の施設では、入院前の様々な検査を1度に行い、また治療を開始した後の経過をしっかり見させていただくために、入院をおすすめしている病院もあります。
通院頻度は?
治療を開始した直後は、2〜4週間ごとに外来に来ていただくことが多いです。
開始した薬ごとに副作用があり、それを綿密にチェックさせていただく必要があるためです。
安定している場合は、3ヶ月ごとなど、頻度を落とせることが多いです。
使う薬のはなし
薬の大まかな種類
関節リウマチの治療では様々な免疫抑制薬が使用されます。
種類を大まかに分けると、以下のようになります。
すべて免疫を抑える薬であるため、感染症の副作用がある点には注意が必要です。(一部は厳密には調整する薬で、免疫抑制薬ほど副作用が強くない)
薬の選び方
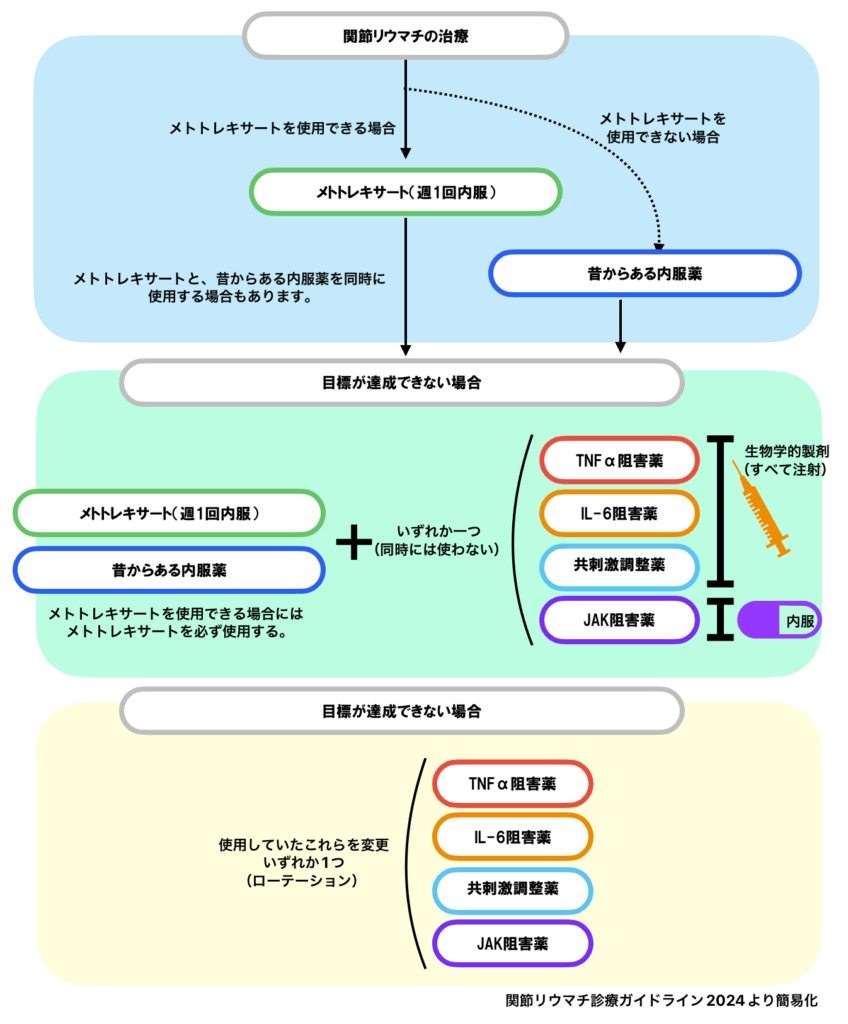
関節リウマチに対しては様々な薬剤が使用されますが、これらを使っていく大まかな順番があります。
- まずメトトレキサートを使用できる場合には、メトトレキサートを使用する
- メトトレキサートが使用できない場合には、他の昔からの内服薬を使用する
- メトトレキサートでよくならない場合は、新しい注射(生物学的製剤)・新しい内服の薬(JAK阻害薬)のいずれかを使用する
- 新しい薬を使用しても良くならない場合には、違い種類の新しい薬に変更する
- ステロイドの使用は最小限にする(使用しないほうがよい)
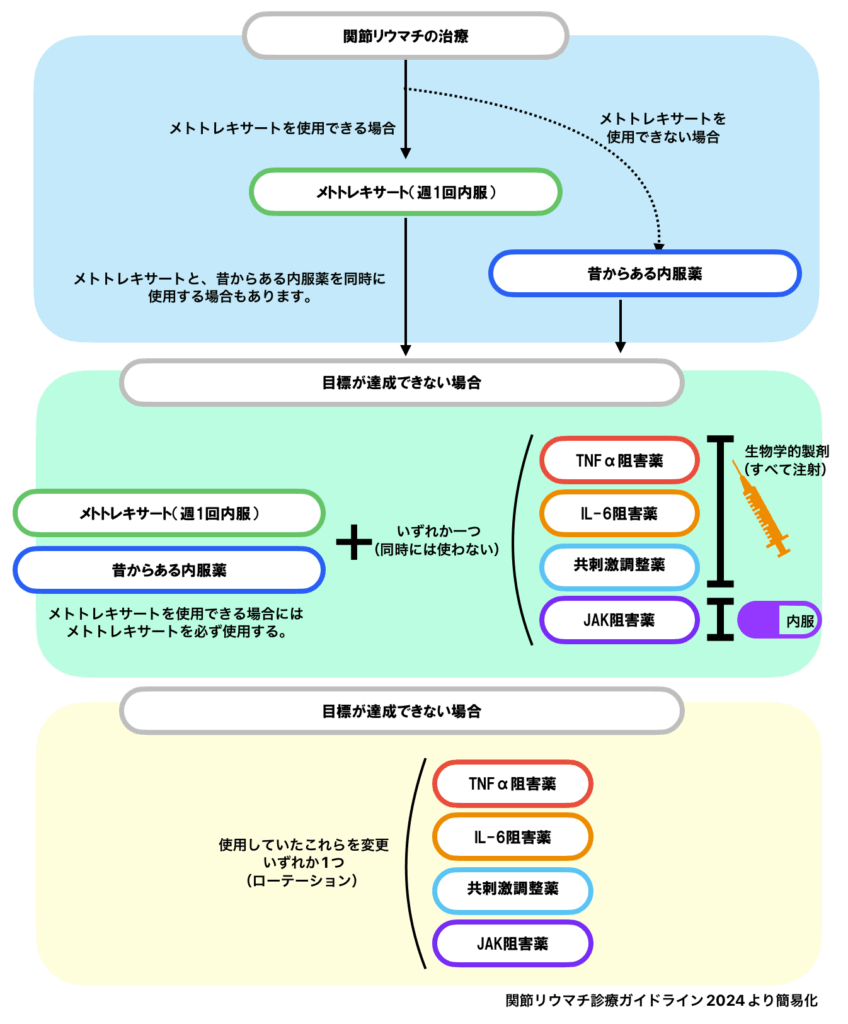
関節リウマチ診療ガイドライン2024より
薬の治療の効きに応じて、継続したり、治療を追加したりしていきます。具体的には以下のようになります。
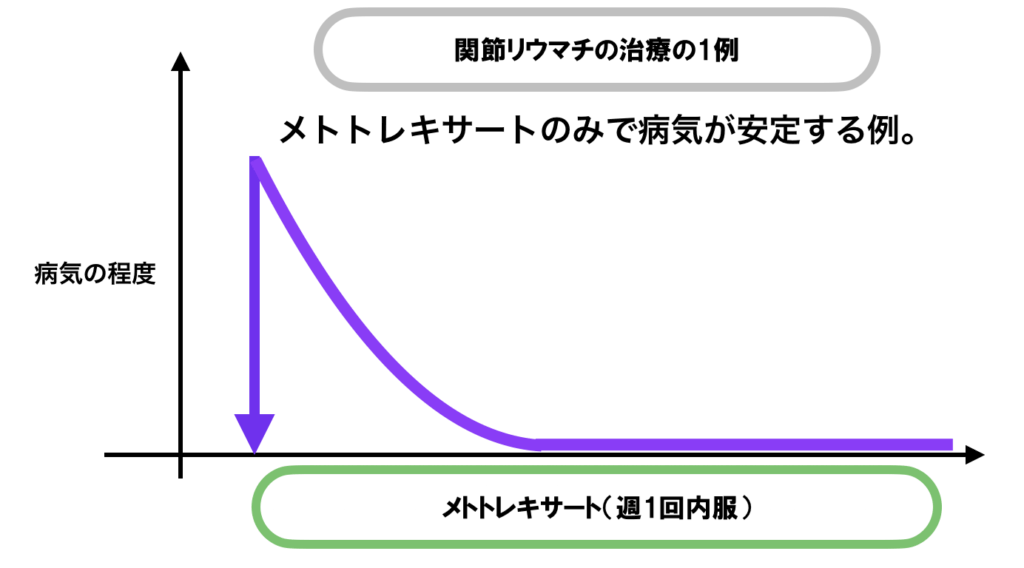
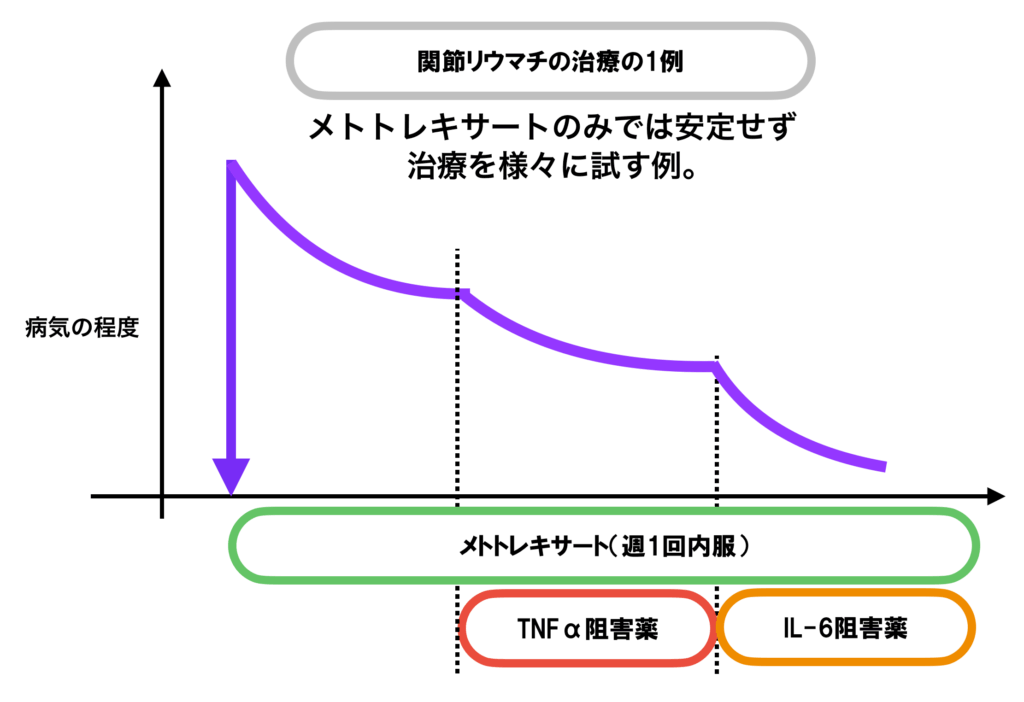
生物学的製剤とJAK阻害薬は併用できません。また生物学的製剤、JAK阻害薬を複数種類同時に使うこともできず、基本的にはこれらのうち、1種類の薬を使い、効果がない場合には他の薬に切り替えていくことになります。
これはあくまで原則であって、当然患者さんごとに、使える薬剤、使うべき薬剤は異なります。患者さんを一番近くで見ている主治医の判断が最も重要です。
メトトレキサート・リウマトレックス®とは
メトトレキサートは関節リウマチ治療において、最も重要な薬剤です。
様々なガイドラインにおいて、治療の主軸に据えられており、最も最初に使用するべき抗リウマチ薬(関節リウマチに対して使用する薬剤のことを抗リウマチ薬といいます)です。
使用できる場合には、まずはじめに使用することがよいと考えられます。
効果のスピードが遅く、効果を実感するのに週単位でかかることが多いですが、メトトレキサートのみですっかりよくなってしまう方もいらっしゃいます。
- 関節リウマチにおいて最も重要な薬剤
- 週1回内服する
- 6mg前後から開始して、徐々に増やしていく
- 1回あたり、200〜600円程度
- 効果は遅く、安定するのに数ヶ月かかる
ただし、使えない患者さんがいらっしゃること、また副作用がある点には注意が必要です。
下に、一部の注意を記載しますが、これがすべてではありません。実際の内服の注意点、使用できるかどうかなどは主治医の判断が最も重要です。
- 使用できない方
- 妊娠している方、妊娠を計画している方、授乳中の方
- メトトレキサートに過敏症(アレルギー)がある方
- 感染症がある方
- 血液の異常がある方(貧血・白血球減少・血小板減少など)
- 肝障害がある方
- 腎障害がある方(重症な場合に限る)
- 胸水・腹水がある方
- 呼吸障害がある方(酸素が必要、間質性肺炎があるなど)
- 副作用
- 貧血・白血球減少・血小板減少
- 肝障害
- 肺障害
- メトトレキサート関連リンパ増殖性疾患(リンパ腫のような状態)
副腎皮質ステロイド・プレドニゾロン・プレドニン®とは
前提として、プレドニゾロンは現在では関節リウマチのための薬としては扱われません。
確かに関節炎や間質性肺炎に対しては絶大な効果を発揮はしますが、副作用が非常に多いからです。
したがって現在、関節リウマチに対してステロイドを使うタイミングは以下に限られます。
ステロイドについての詳しい情報は、こちらのページを参照してください
- 関節炎が非常に悪く、ステロイドなしでは症状が抑えられない場合
- 関節以外の症状が悪い場合
- 間質性肺炎
- 血管炎
- 髄膜炎 など
生物学的製剤とは
TNFα阻害薬とは
「生物学的製剤」という種類の薬にあたります。
主にメトトレキサートを使用しても、関節の痛みが良くならないときに使用します。
詳しくは、こちらのページを参照してください。
- 関節リウマチにおいてメトトレキサートでよくならないときに使用する。
- 注射(自己注射といって自分で皮膚に注射するタイプ・病院で点滴するタイプがある)
- 薬の種類によるが、週2回〜月1回まで様々。
- 効果のスピードが早く、強力。
- 薬の種類によるが、月6〜10万円程度の費用。お支払いいただく額は保険による。
IL-6阻害薬とは
「生物学的製剤」という種類の薬にあたります。
主にメトトレキサートを使用しても、関節の痛みが良くならないときに使用します。
詳しくは、こちらのページを参照してください。
- 関節リウマチにおいてメトトレキサートでよくならないときに使用する。
- 注射(自己注射といって自分で皮膚に注射するタイプ・病院で点滴するタイプがある)
- 薬の種類によるが、基本的には2週間に1回。
- 効果のスピードが早く、強力。
- 薬の種類によるが、薬の値段自体は1ヶ月で2〜3万円程度。
T細胞選択的共刺激調整薬とは
「生物学的製剤」という種類の薬にあたります。
主にメトトレキサートを使用しても、関節の痛みが良くならないときに使用します。
- 関節リウマチにおいてメトトレキサートでよくならないときに使用する。
- 注射(自己注射といって自分で皮膚に注射するタイプ・病院で点滴するタイプがある)
- 自己注射なら1週間に1回、点滴なら月1回。
- 効果のスピードがTNFα阻害薬・IL-6阻害薬に比べると遅い。
- 薬の値段自体は1ヶ月で約34,300円。
JAK阻害薬とは
ジャック阻害薬と読みます。
生物学的製剤より新しく、内服で使用する薬剤です。日本では以下の五種類が使えます。
それぞれの薬に大きな効果の違いはありませんが、関節リウマチ以外にも使える薬剤もあります。
すべて内服であり、いずれも効果が強く、スピードも速いことが特徴ですが、値段が高いです。
- 関節リウマチにおいてメトトレキサートでよくならないときに使用する。
- 毎日内服
- 効果のスピードが速い。
- 薬の種類にもよるが、薬の値段は1ヶ月で、10万円程度。
Q&A
患者さんからよくいただく疑問についてまとめてお答えしています。(一部上と重複する内容があります)

これって関節リウマチ? と思ったら
「手のこわばり」がある患者さんへ
関節リウマチによる「関節炎」がある場合、痛みや腫れ以外にも、「朝に手がこわばる」「動かしにくい」という症状がでることがあります。
ただ、他の様々な原因で手のこわばりは出現するため、手のこわばりがあるからといってリウマチとは限りませんが、重要な症状です。
特に、朝起きてからこわばりが改善するのに30分以上かかる場合には要注意といえます。
「関節痛」がある患者さんへ
関節リウマチは特に手の指・足の指・手首・足首などの小さい関節に「関節炎」が起きることが重要な病気です。
これは、ただ関節が痛いだけではなく、腫れを伴う状態のことをいいます。
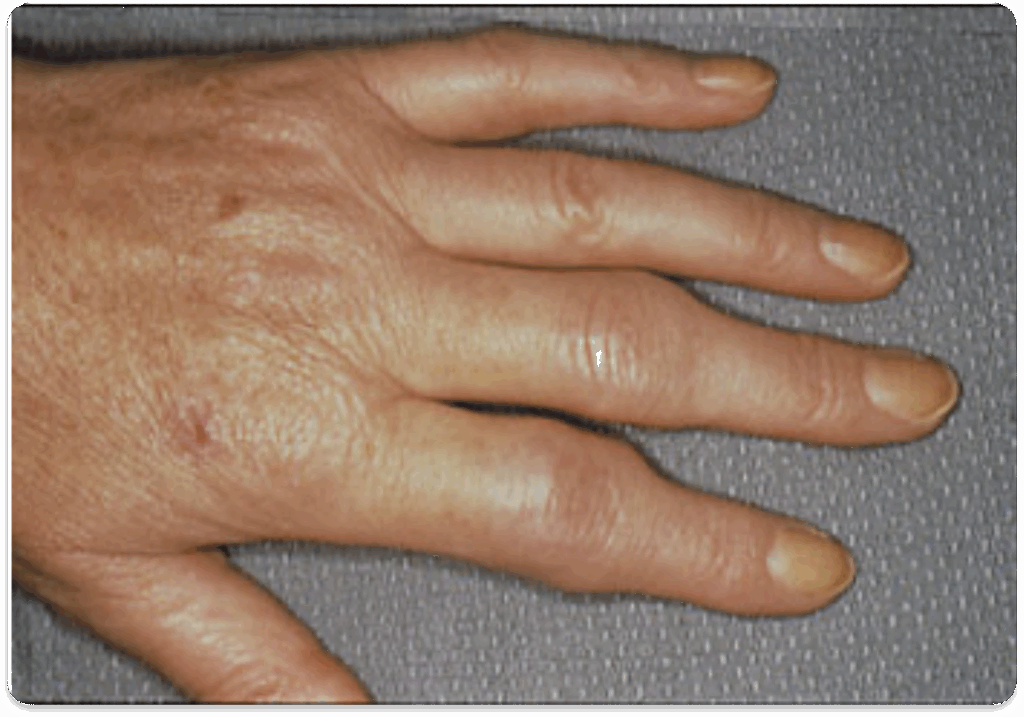
上の手では、手の指の端から2番目の関節が全体に腫れていることが分かります。このような症状があればすぐにお近くのリウマチ内科にご相談ください。
また、ご高齢の方の場合には、手だけでなく膝・肩など大きな関節に関節炎が出現することがあります。さらに、腫れがはっきりしなくても、関節炎が存在することがあります。これは専門家でないと分からないことも多いので、気になる方はお気軽にリウマチ内科を受診ください。
Rheumatoid Arthritis Signs and Symptoms by Victoria Ruffing, R.N., C.C.R.P. and Clifton O. Bingham III, M.D.
変形性関節症との違いは?
ご高齢の方の手の指・膝の痛みやこわばりの原因として、おそらく最も多いと考えられるのが変形性関節症です。
手の指に起きることも多く、関節リウマチとの違いが重要になります。
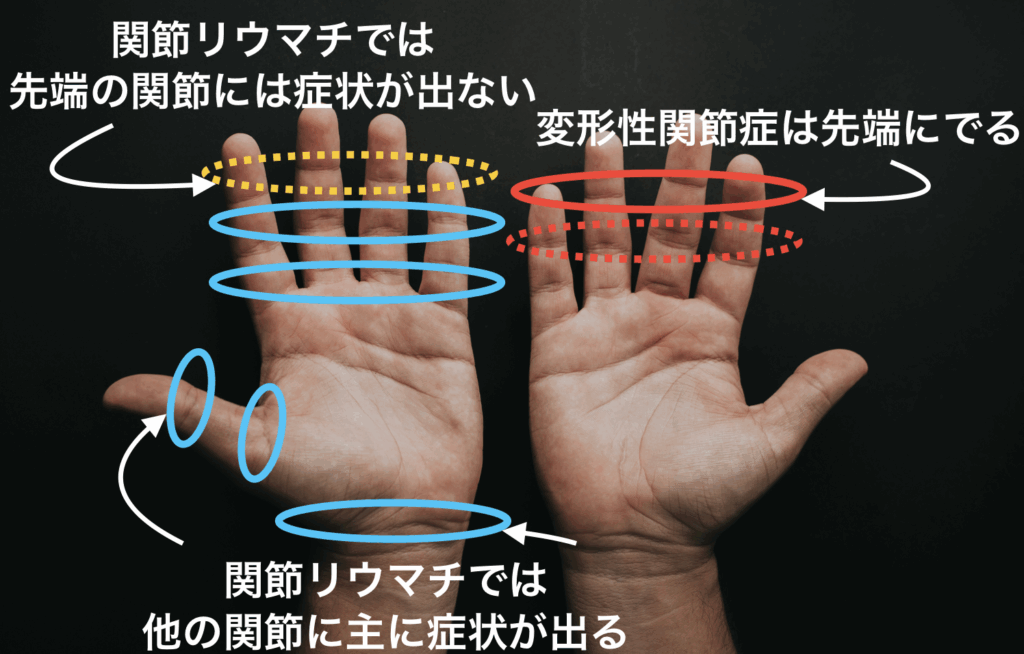
以上のような違いがありますが、これらを見分けることは難しいこともあります。気になる場合はお近くの膠原病リウマチ内科、整形外科などを受診されることをお勧めします。
関節リウマチかもしれないと思ったら、どこを受診したらいい?
「膠原病リウマチ内科」(膠原病科・リウマチ科)を標榜している病院、クリニックを受診されることをお勧めします。
整形外科の先生方でも、リウマチ科の専門医をお持ちの方がいらっしゃいますので、そのような病院でも関節リウマチの診療は可能と考えます。
「リウマチの気」があるといわれた
採血や健康診断の結果でこのように説明された方、リウマチ因子・抗CCP抗体について知りたい方は、こちらのページをご参照ください。
病院で「リウマチではない」といわれた
関節リウマチと診断することと同じぐらい、関節リウマチではないと言い切ることも実は難しいです。
関節リウマチは、最初に関節リウマチの診断基準(分類基準)を満たさなくても、しばらくすると徐々に症状が増えていき、関節リウマチと診断されるようになることがあります。
これは前の診察した医師に問題があるわけではなく、単に病気の最初であり、診断ができなかった状態をみていることが多いです。
このような関節炎のことを、「分類不能関節炎」とよび、関節リウマチに進展する可能性が高い状態と考えられています。場合によっては、関節リウマチに進展してこないか様子を見たり、この状態で治療を開始することもあります。
採血結果だけで、「リウマチではない」といわれたかたは、こちらのページもご覧ください。
関節リウマチ治療の疑問
関節リウマチって治るの?
目指すべき治療の目標は、以下の3つをすべて満たすことです。
- 診察や採血で病気が安定していること
- 日常生活に支障がなくなること
- 関節の破壊が進まないこと
このような状態のことを医学用語で「寛解」(かんかい)と呼びます。
残念ながら、この中に「薬を使用しなくなる」という内容はありません。
病気が治るということは一般的なイメージでは、症状がない+治療がいらない 状態を指すことが多いと思いますが、残念ながら関節リウマチにおいて、治療が必要なくなることは稀です。
多くの人が、関節の症状はなくなったものの、それを維持するためには薬を続ける必要があり、やめたり減らしたりした場合に、再度悪くなることもあります。(再燃といいます)
関節リウマチを治療しないとどうなるの?
関節リウマチは、「関節炎」を起こす病気です。
最初は関節の痛み、こわばりが主な症状ですが、病気が進行すると関節が破壊されていきます。
そして、最終的には関節が変形してしまい、手が使えなくなってしまいます。

メディカルスタッフのための ライフステージに応じた関節リウマチ患者支援ガイド による
また、治療が充分でないと、ただ手が変形するだけでなく、生命予後も短くなることが知られています。1986年の論文では、800人の関節リウマチの方を調べると、関節リウマチの方はそうでない方と比べて生存率が50%になったという報告もあります。
これは昔の報告で、いまは1990年から2020年にかけて世界的にRA死亡率が23.8%減少し、高所得国では43.8%の減少とされています。かつ、早期に治療を開始することで、よりよい効果を得ることができます。
Arthritis and rheumatism vol. 29,6 (1986): 706-14.
RMD Open. 2025 Apr 12;11(2):e005383.
Arthritis Rheumatol. 2017 Aug;69(8):1566-1575.
間質性肺炎、血管炎など、他の臓器の病気もある場合には、さらに様々な症状が出現します。
関節リウマチ治療中の食事の注意点は?
基本的には厳密に注意するべきものはありません。
ステロイドを使用されている方は別で、生活習慣病を生じることがあるため、どうしても制約があります。詳細はこちらをご覧ください。
関節リウマチ治療中でもワクチンはうっていい?
ワクチンには大きく2種類あり、打っていいものと、打つべきではないものがあります。
ワクチンとは、病原体に似た構造をしたものを打つことで、それに対する免疫をつけることを目的としたものです。この、「病原体に似た構造」が、どれだけ似ているかで種類が分かれます。
- ワクチンの種類
- 生ワクチン ・・・病原体に近く、免疫を抑えている状態では打てない
- 不活化ワクチン ・・・病原体にあまり似ておらず、免疫抑制状態でも打てる
結論からいえば、関節リウマチに対して免疫抑制薬を使用している方は、生ワクチンは使用できません。
ただ、大人になって使用するワクチンは、多くは不活化ワクチンなので、一部を除いて打てないものはありません。例えばよく使用するインフルエンザ・新型コロナウイルスワクチンは全く問題ありません。
- 生ワクチン ・・・免疫抑制薬を使用していると打てない
- (基本的には、こどもしか使用しない)
- 麻疹・風疹・水痘・おたふくかぜ・ロタウイルス・結核
- 帯状疱疹(ビケン®)
- (基本的には、こどもしか使用しない)
- 不活化ワクチン ・・・免疫抑制薬を使用していても打てる
- インフルエンザ
- コロナウイルス
- 肺炎球菌
- HPV(ヒトパピローマウイルス)
- 髄膜炎菌
- 帯状疱疹(シングリックス®)
- A型肝炎・B型肝炎
また、免疫を抑制している中では、むしろワクチンを使って感染症を予防することが望ましいと考えられています。例えば、薬にもよりますが、インフルエンザワクチン・コロナウイルスワクチン・帯状疱疹・肺炎球菌ワクチンなどは、接種が望ましいといわれています。
- 免疫が抑えれられている方に推奨されるワクチン
- インフルエンザワクチン
- コロナウイルスワクチン
- 帯状疱疹ワクチン
- 肺炎球菌ワクチン など
ただし、帯状疱疹は二種類あり、ビケン®は使用できません。
関節リウマチになっても仕事・学校は大丈夫?
人にうつるものではないため、全く問題はありません。
定期的な通院が必要のため、その点で影響がある方はいらっしゃいます。
関節リウマチの症状が悪くなってきたら
薬で関節リウマチが安定している方でも、途中から薬の効きが悪くなってきて、再度関節の痛みが出現することがあり、「再燃」といいます。
再燃が起こる原因は様々ありますが、特に生物学的製剤(TNFα阻害薬・IL-6阻害薬など)を使用している場合、途中で効かなくなることがあります。(二次無効とよばれます)
主治医に相談して、薬の再調整をすることが重要です。
関節リウマチ患者さんと家族
関節リウマチはうつる?
周囲にうつる病気ではありませんので、心配はいりません。
関節リウマチは遺伝する?
結論からいえば、家族が関節リウマチになる可能性は、他の人よりも高い可能性がありますが、必ずなるわけではありません。
関節リウマチの原因ははっきりとは分かっていませんが、考えられているのは遺伝的要因と、環境要因の2つの原因が合わさったときに発症しやすいのではないかということです。
遺伝的要因 と 環境要因 の組み合わせの可能性がある
遺伝的要因とは、関節リウマチになりやすい体質のことです。関節リウマチの方を調べると、あるタイプの遺伝子を持つ方が多いことが分かりました。このことから、ある遺伝子を持つ方では関節リウマチを発症しやすいのではないかと考えられています。
環境要因とは、関節リウマチを引き起こす可能性のある要素のことです。例えば、喫煙・歯周病などがある方は、関節リウマチを発症しやすいことが知られており、これらによって関節リウマチが引き起こされている可能性があります。

Sci Transl Med. 2023 Feb 22;15(684):eabq8476.
Arthritis and rheumatism vol. 54,4 (2006): 1117-21.
関節リウマチの疑問全般
関節リウマチの原因は?
原因は明確には分かっていません。
考えられているのは遺伝的要因と、環境要因の2つの原因が合わさったときに発症しやすいのではないかということです。
遺伝的要因 と 環境要因 の組み合わせの可能性がある
遺伝的要因とは、関節リウマチになりやすい体質のことです。関節リウマチの方を調べると、あるタイプの遺伝子を持つ方が多いことが分かりました。このことから、ある遺伝子を持つ方では関節リウマチを発症しやすいのではないかと考えられています。
環境要因とは、関節リウマチを引き起こす可能性のある要素のことです。例えば、喫煙・歯周病などがある方は、関節リウマチを発症しやすいことが知られており、これらによって関節リウマチが引き起こされている可能性があります。

Sci Transl Med. 2023 Feb 22;15(684):eabq8476.
Arthritis and rheumatism vol. 54,4 (2006): 1117-21.
どうすれば関節リウマチにならない?
関節リウマチの原因として、喫煙・歯周病が知られているため、これらに注意すればなりにくくなる可能性はありますが、実際にそれらを治療すれば、関節リウマチになるのを予防できたという研究はまだありません。
したがって、現時点では予防は難しいといえるとおもいます。
関節リウマチは難病?
「難病」とは、厚生労働省がとりきめている一部の病気のことを指します。
特に医療助成を受けられる「指定難病」を指し、以下の定義を満たすものです。
- 発病の機構が明らかでない
- 有効な治療法が確立していない
- 長期の療養を必要とする
- 患者数が客観的指標でみて少数(目安:人口の概ね0.1%程度以下)
- 客観的な診断基準(またはこれに準ずる基準)がある
残念ながら関節リウマチは難病ではありません。(患者さんの数が多すぎるため)
従って、難病の申請を行う必要もありません。
最終更新:2025/08/21 一部加筆・画像を修正しました。



コメント